INFORME SOBRE EVOLUCIÓN DE RECURSOS DE SALUD MENTAL DE LA COMUNIDAD DE MADRID 2000-2015
Autores: Junta Asociación Madrileña de Salud Mental.
La AMSM recoge periódicamente los datos estructurales (centros y recursos humanos) del conjunto de dispositivos de la red de Salud Mental dependientes tanto de la Consejería de Sanidad como de la Consejería de Servicios Sociales. Sin embargo el último informe en que publicamos con un recuento de datos se remonta al año 2007 (Boletín de la AMSM de Otoño de 2008), coincidiendo con la finalización del Plan de Salud Mental 2003-2008 de la Consejería de Sanidad y del Plan de Atención Social a Personas con Enfermedad Mental Grave y Persistente (PASPEMGD) 2003-2007 de la Consejería de Familia y Asuntos Sociales. Desde la finalización de estos dos planes la inversión en recursos de salud mental, coincidiendo con la crisis, ha sido testimonial y lo que ha estado en juego durante estos últimos años ha sido el propio modelo organizativo con la desaparición de las áreas sanitarias, la integración de los recursos ambulatorios en las gerencias hospitalarias, la introducción de mecanismos de mercado, la privatización de centros y la nueva forma de financiar los recursos de la Red de Servicios Sociales. Todo ello amparado por un Plan Estratégico de Salud Mental 2010-2014 fallido. En octubre de 2014 emitimos un informe sobre la situación de la organización de la red en el contexto de los cambios sanitarios de la Comunidad de Madrid, y otro sobre el creciente peso de la gestión privada, que se puede consultar en la pagina web de la AMSM.
Por este motivo nos ha parecido oportuno presentar ahora un nuevo informe de la evolución de los recursos estructurales desde el año 2000 hasta el año 2014, periodo que comprende los dos planes de salud mental que han estado vigentes. No hemos incluidos los recursos de la Red de Atención a las Drogodependencias.
Metodologia
Hemos utilizado para ello dos tipos de fuentes:
1-Datos Oficiales de la Comunidad de Madrid.
- Datos de la Consejería de Familia y Asuntos Sociales. Los datos del Red Publica de Atención Social para Personas con Enfermedad Mental Grave y Duradera (en adelante RPASPEMGD) son públicos, los responsables los actualizan periódicamente y los facilitan cuando se les solicita. En este caso sólo se han utilizado estos datos.
- Datos de la Red de Salud Mental de la Consejería de Sanidad. Hemos solicitado en diferentes ocasiones datos a los responsables de la Oficina Regional de Salud Mental o a los sucesivos Directores Generales y no se nos han proporcionado. Los últimos datos oficiales son de 2008 y aparecen publicados en el Plan Estratégico de Salud Mental 2010-2014. Además estos datos presentaban importantes omisiones (como el numero de profesionales de los servicios hospitalarios, de las unidades de media y larga estancia o recursos concertados) y otros datos aparecen agregados de tal manera que no reflejan la realidad de los servicios (por ejemplo no se diferencian profesionales de los equipos de infantil de adultos o aparecen de forma conjunta los profesionales de hospitales de día y centros de salud Mental).
2- Datos de elaboración de propia, a través de un cuestionario que es rellenado por los responsables distintos dispositivos o profesionales que trabajan en los mismos. Este cuestionario lo hemos ido aplicando desde el año 2005 y en el aparecen los datos desagregados por tramos de edad de la población atendida y por los distintos dispositivos. Son datos de los profesionales reales que están trabajando en el centro, independientemente de su tipo situación contractual.
1-Centros de Salud Mental.
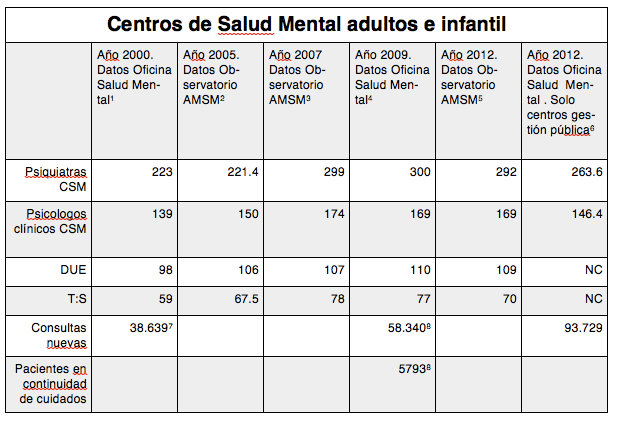
Tabla 1. Centros de Salud Mental.
1 Plan de Salud Mental de la Comunidad de Madrid 2003-2008. Se han descontado los profesionales de los Hospitales de Día. 2 Publicado en: Observatorio de Salud Mental de Madrid. Boletín de la AMSM. Número Extraordinario Primavera 2006. 3 Publicado en: Boletín AMSM. Otoño 2008. 4 Datos facilitados por la Oficina Regional de Salud Mental. Sin Publicar. 5 Datos Recogidos por el Observatorio de Salud Mental de la AMSM. Sin publicar. 6 Datos elaborados por la Oficina Regional de Salud Mental. Sin publicar. No incluyen los profesionales de los SSM de gestión privada en 2012: Arganzuela, Moncloa, Valdemoro, Aranjuez y Torrejón. 7No se incluyen los distritos de Tetuan, Chamberí y Usera. 8Datos de 2007. Memoria de actividad de 2007. Publicado en el Plan Estratégico de Salud Mental 2010-2014
Tabla 2. Datos de actividad 2012. Oficina Regional de Salud Mental.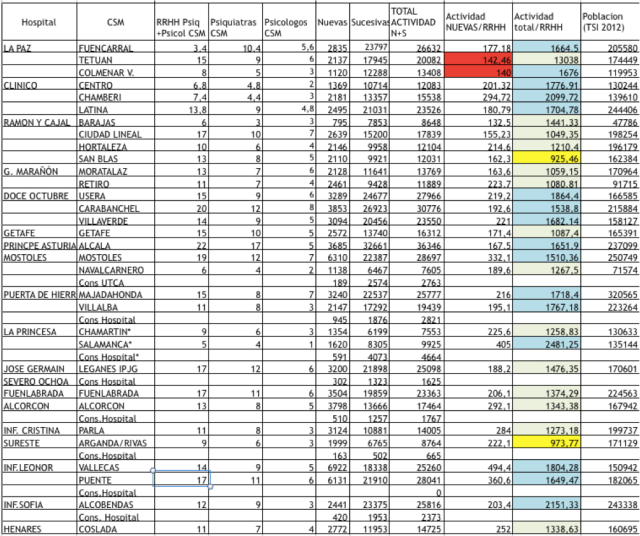
Los datos que disponemos son a fecha de Diciembre de 2012. Desde entonces no ha habido apenas cambios en el número de profesionales por lo que la serie se puede trasladar al momento actual. De los cerca de 300 psiquiatras alrededor de 45 se dedican a la atención infanto-juvenil y de los cerca de 170 psicólogos alrededor de 50. Comentarios:
- El número de Centros de Salud Mental de la Comunidad de Madrid es oficialmente de 36. Actualmente 7 de ellos son de gestión privada: Torrejón (gestionado por Sanitas), Arganzuela, Moncloa, Navalcarnero, Valdemoro, Aranjuez y Collado-Villalba (gestionados por IDC-Salud). Los CSM privatizados pertenecientes a la IDC-Salud han disminuido sus plantillas, pasándose parte de la actividad a consultas externas hospitalarias y quedando los CSM con una actividad que nada tiene que ver con la que se realizaba cuando eran públicos.
- Durante el Plan de Salud Mental 2003-2008, que contó con financiación extraordinaria se incrementaron las plantillas de psiquiatras y psicólogos clínicos en los CSM. Desde el año 2007 prácticamente se han mantenido igual.
- La demanda de atención psicológica en los CSM ha ido incrementándose en los últimos años sin que se hayan contratados más psicólogos clínicos, por lo que las listas de espera se han disparado en este caso en muchos CSM.
- El número de enfermeras y trabajadores sociales se mantiene practicante igual desde hace más de 15 años. Esto explica en parte el escaso desarrollo de los Programas de continuidad de Cuidados Comunitarios de los CSM para personas con problemas graves de salud mental, incluida la atención domiciliaria. En el año 2009 había alrededor de 5.800 personas incluidas en este programa. No hay datos públicos desde entonces. Esta carencia de trabajadores sociales y enfermería cualificada en los CSM es uno de los mayores lastres de la atención comunitaria.
- Falta de equidad entre los Centros de Salud Mental. En el Boletín de la AMSM de Otoño de 2008 publicábamos los datos detallados de los profesionales por cada uno de los Centros de Salud Mental, con tasas por población. En el análisis que efectuamos se podían ver importantes diferencias entre unos servicios y otros. Dado que las plantillas son similares a las actuales, este problema, lejos de arreglarse, se ha agravado. El Plan de Salud Mental 2010-2014 renunció a la planificación territorializada, por lo que los problemas de equidad se pasarían a solucionar a través de la libre elección o mecanismos de mercado interno, cosa que no ha sucedido.
- Los datos de actividad de los CSM nunca han sido fiables, dada la falta de rigor en su recogida. Por eso su interpretación siempre ha de hacerse de forma muy cautelosa. No obstante en las series recogidas se puede ver un incremento del número de nuevas consultas de casi un 30% entre los año 2007 y 2012, que sería aun mayor si se incluyesen los CSM privatizados. Este dato no es equiparable a un incremento real de incidencia, pero si da una idea de que la demanda ha crecido y sobre todo del incremento del tiempo de las agendas de los facultativos a la evaluación frente al tratamiento de los pacientes o las coordinaciones con otros niveles asistenciales o recursos sociosanitarios, ya que los indicadores que manejan las gerencias hospitalarias se limitan controlar la listas de esperas y no la calidad de atención.
- Esta infradotacion de personal de los Centros de Salud Mental explica en parte su colapso actual y la falta de capacidad de innovación para adecuarse a la demanda. Evidentemente no es solo una falta de recursos. Se explica también por la ausencia de una estrategia de política de salud mental a nivel central y por la regresión que el modelo comunitario ha tenido con la integración en las Gerencias Hospitalarias (ver el informe de la AMSM de Septiembre de 2014).
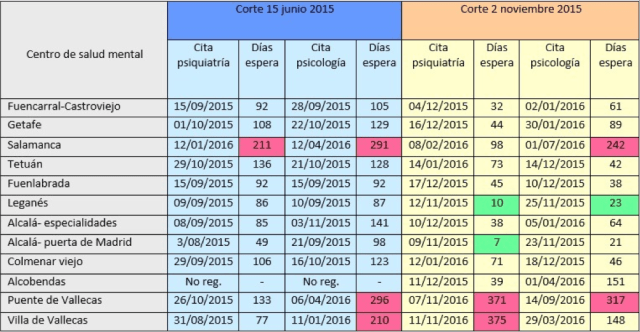
- Los equipos de infanto-juvenil nunca son recogidos por separado en las estadísticas oficiales ni se analiza de forma diferenciada los indicadores de actividad, pero los datos de lista de espera, sobre todo para las consultas de psicología clínica nos muestra problemas similares o incluso de mayor magnitud que en adultos.
Muestra de lista de espera infanta-juvenil en 10 CSM: Fuente: elaboración propia
2- Servicios hospitalarios.
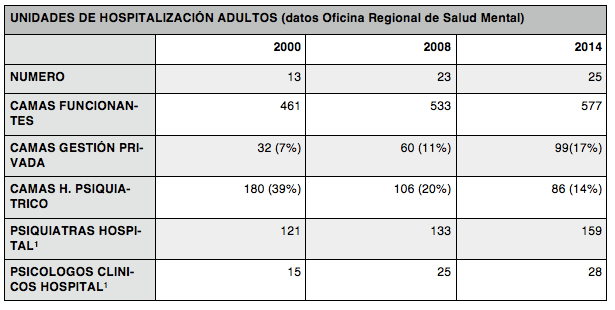
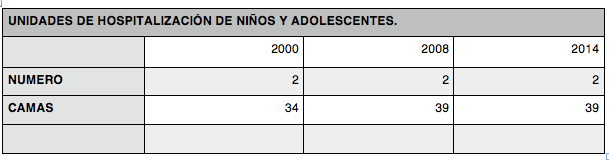
Tabla 3. Recursos Hospitalarios.
1 Fuente: elaboración propia. Comprende todos los psiquiatras y psicólogos clínicos que trabajan en el Hospital: UHB, interconsulta o consultas externas.
El crecimiento de camas hospitalarias se realizo sobre todo a lo largo del año 2008 con la apertura de las Unidades de Hospitalización Breve de los nuevos hospitales, añadiéndose posteriormente las de los hospitales de gestión privada, Rey Juan Carlos de Móstoles (2012) y Collado-Villalba (2014) y el concierto con Nuestra Señora de La Paz para el Hospital de Torrejón (2012).
Comentarios:
-Esta ha sido la última gran inversión en recursos de Salud Mental. Ha sido una inversión mal planificada. Abrir una Unidad de Hospitalización supone una gran inversión, incluidos los recursos humanos. No se hizo un análisis de necesidades de camas con criterios geográficos, de tal manera que se abrieron unidades pequeñas y costosas en algunos hospitales cuando se podían haber ampliado camas en otros (por ejemplo Getafe-Parla); se concentraron camas en algunas zonas (por ejemplo en la antigua Área 8 hay alrededor de de 65 camas en tres hospitales) y en algunas zonas los ingresos se realizan ahora en hospitales mucho más lejanos por criterios de empresa (Torrejón o Valdemoro).
-Esto ha supuesto que en términos globales desde el 2007 se ha traspasado la inversión en recursos comunitarios a recursos hospitalarios. Si los CSM no pueden atender adecuadamente las crisis de los pacientes, el resultado es que pese al incremento de camas los indices de ocupación se acercan al 100%.
-Actualmente hay alrededor de 160 psiquiatras trabajando en los servicios hospitalarios de adultos, tanto en la unidades de ingreso, como en los servicios de interconsulta y consultas externas. Existe una gran variabilidad en la distribución de los profesionales por hospitales sin que se corresponda claramente con el tamaño del hospital, número de camas psiquiátricas o con la población atendida (ver boletín de la AMSM 2008). Esto va en paralelo con la oferta de consultas externas especificas en los hospitales que cuentan con plantillas más extensas y cuya creación se ha realizado sin un adecuado estudio de necesidades y sin demostrar mejores resultados que las intervenciones en los CSM.
-Es llamativa la falta de Psicólogos Clínicos en los hospitales. Solo hay alrededor de 28 psicólogos clínicos en los servicios hospitalarios y en un total de 7 hospitales no cuentan con ninguno.
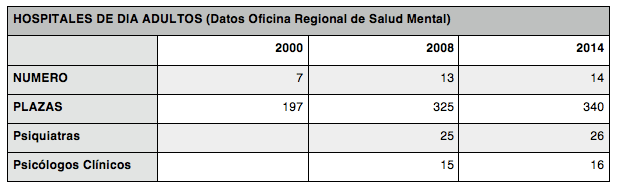
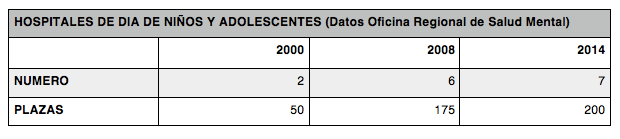
3- Hospitales de Día.
Los Hospitales de Día tuvieron su mayor desarrollo durante el Plan de Salud Mental de 2003-2008. Todavía existen algunos zonas de Madrid que no disponen de este recurso (como por ejemplo en La Paz, aunque parece que está previsto su apertura).
Existe una gran variabilidad en los modelos de intervención. Existen Hospitales de día con esquemas de funcionamiento tipo Comunidad Terapéutica con estancias prolongadas de los pacientes y mayor heterogeneidad de patologías y otros que sirven como apoyo a las Unidades de Agudos con estancias breves orientadas a la estabilización y transición a los Centros de Salud Mental. El que se siga un modelo u otro depende en muchas ocasiones de si el centro está ubicado en el hospital o en un edificio externo o del tipo de gestión. No hay una definición clara de la cartera de servicio de este recurso, ni una tipología de las prestaciones que se deben dar.
4- Dispositivos para Tratamiento de Trastornos de Conducta Alimentaria
El impacto social y mediático de los problemas de conducta alimentaria hizo que en Febrero de 2007 se firmara “El Pacto Social contra la anorexia y la bulimia” y se destinaran importantes recursos para atender estos problemas en la etapa final del Plan de Salud Mental 2003-2008. Así se crearon dos unidades de atención ambulatoria en el Gregorio Marañon y en el Hospital de Mostoles para mayores de 16 años y un hospital de día en el Hospital Santa Cristina para mayores de 18 años y se reforzaron los programas del Hospital Niño Jesus y de La Paz. Este crecimiento de recursos sin embargo se hizo sin un plan estratégico conjunto dejando algunos problemas:
- La distribución de recursos no es equitativa territorialmente.
- Existen problemas de coordinación con entre los recursos específicos y los hospitales de referencia a la hora de ingresar a un paciente. Las unidades especificas ambulatorias tienen criterios de aceptación de IMC que excluyen a los pacientes más graves, que deben ingresar en sus hospitales de referencia para adecuarse al peso sin que esto muchas veces se consiga.
- Hay problemas de continuidad asistencial entre los recursos de infantil y de adultos y entre los recursos específicos y los centros de salud mental.
5- Unidades de Rehabilitación Hospitalaria, Cuidados Prolongados y Unidades Especiales.

 1 Minirresidencias: dependen del Programa para personas con enfermedad mental de la consejería de Políticas Sociales y Familia. No disponemos de datos de la lista de espera de Pisos Supervisados.
1 Minirresidencias: dependen del Programa para personas con enfermedad mental de la consejería de Políticas Sociales y Familia. No disponemos de datos de la lista de espera de Pisos Supervisados.
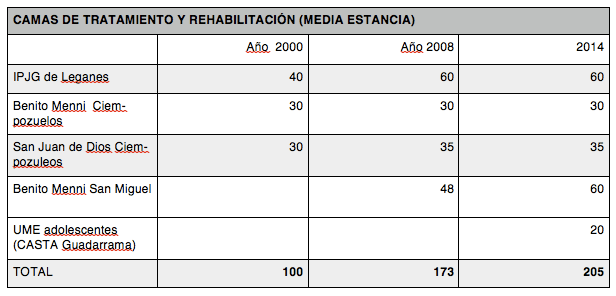
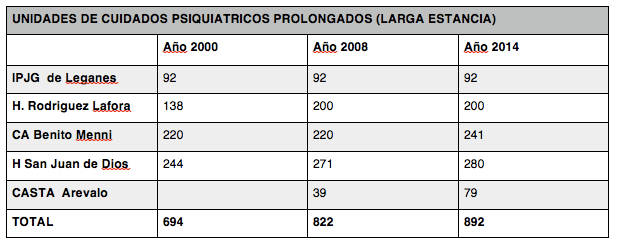
- El numero de camas para hospitalizaciones prolongadas en centros psiquiátricos (media y larga estancia) se han incrementado pasando de alrededor de 800 camas en el año 2000 a unas 1100 en el año 2014. A estos datos hay que añadir que hay más de 50 personas tutelas por la Agencia Madrileña del Adulto (AMTA) en instituciones psiquiátricas fuera de la Comunidad de Madrid.
- Desde el 2008 se ha primado el crecimiento de plazas de larga estancia (UCPP), que son plazas con un carácter residencial, frente a plazas de media estancia (que en teoría tienen un carácter rehabilitador). El crecimiento de camas de larga estancia se ha hecho sobre todo mediante el concierto con un Centro Psiquiátrico privado en Avila, alejando aún más a los pacientes de su entorno y familias.
- En 2015 se abrió una Unidad de Media Estancia concertada para adolescentes en Guadarrama con 20 camas. Es un dispositivo ubicado en un Centro Psiquiátrico, alejado del entorno del adolescente y de difícil accesibilidad para muchas familias.
- Además en Centros Psiquiátricos hay alrededor de 500 camas para personas mayores con trastorno mentales, y otras 500 para personas con discapacidad intelectual, que dependen de la Consejería de Políticas Sociales y Familia.
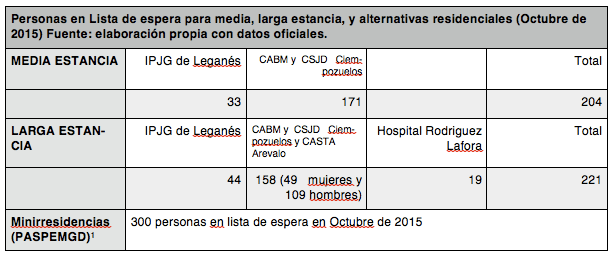
- En Octubre de 2015 había alrededor de 425 personas en lista de espera para unidades de media y larga estancia. A esto hay que sumar unas 300 personas en lista de espera para Minirresidencias. Estas cifras hay que valorarlas con cautela: en ocasiones no todas las personas en lista de espera acaban ingresando; algunas personas están ya en algún recurso esperando otro y otras pueden estar en dos listas a la vez.
Comentarios
Entre los objetivos de la Reforma psiquiátrica estaba el desarrollo de recursos y cuidados comunitarios que lograran la desinstitucionalización de las personas que vivían en instituciones psiquiátricas. Sin embargo en la última década se ha producido un incremento de las camas en Centros Psiquiátricos de larga estancia y existe un considerable número de personas en lista de espera. La respuesta a esta aparente necesidad no pasa por seguir incrementando el número de camas, sino por hacer una análisis en profundidad de las causas de esta situación.
Este dato por si solo se tiene que tomar como el mayor indicador del fracaso de los Servicios de Salud Mental Comunitarios en el apoyo social a las personas con los problemas de salud mental más graves para que mantengan un nivel de autonomía y condiciones de vida dignas, un fracaso en prevenir la exclusión. Es un indicador del abandono presupuestario de la Salud Mental Comunitaria .
Evidencia la necesidad de establecer una política de Salud Mental coordinada entre lasConsejería de Sanidad y la Consejería de Política Social y Familia para atender las necesidades residenciales y de cuidados de las personas con mayor vulnerabilidad (ver más adelante). Esto implica una mayor inversión en alternativas residenciales a los Centros Psiquiátricos, en cuidados domiciliarios y comunitarios, en intervenciones en crisis y prestaciones económicas.
6- Recursos de la Red Publica de Atención Social a Personas con Enfermedad Mental Grave y duradera.
 1 Entre paréntesis aparecen los centros y plazas gestionados por el SERMAS del total.
1 Entre paréntesis aparecen los centros y plazas gestionados por el SERMAS del total.
 La mayoría de los dispositivos de rehabilitación psicosocial en Madrid y recursos de atención social (Centros de Rehabilitación Psicosocial, Centros de Día de Apoyo Social y Comunitario, Centros de Rehabilitación Laboral, Minirresidencias y Equipos de Apoyo Social y comunitario) dependen de un programa especifico de la Consejería de Familia y Asuntos Sociales.
La mayoría de los dispositivos de rehabilitación psicosocial en Madrid y recursos de atención social (Centros de Rehabilitación Psicosocial, Centros de Día de Apoyo Social y Comunitario, Centros de Rehabilitación Laboral, Minirresidencias y Equipos de Apoyo Social y comunitario) dependen de un programa especifico de la Consejería de Familia y Asuntos Sociales.
Esta Red contó con un Plan Estratégico 2003-2008 que supuso un importante crecimiento de recursos. Al terminar el Plan el crecimiento se ralentizó. A día de hoy el numero de plazas, sobre todo de cuidados residenciales sigue siendo insuficiente, en un momento en que el envejecimiento de muchos de los cuidadores exige una mayor inversión. Además, uno de los principales problemas, es que no se planificaran acciones conjuntas con la Consejería de Sanidad respecto a las necesidades asistenciales de los pacientes. No ha existido nunca un Plan Estratégico de Salud Mental común para las dos redes. Dos cuestiones merecen ser destacadas en cuanto al planificación de recursos:
- Las necesidades de recursos residenciales con distinto grado de supervisión . No se han planificado conjuntamente de tal manera que no hay un estudio serio de cuales son las necesidades de camas de larga estancia, de unidades de rehabilitación o de recursos residenciales sociales.
- Programas de continuidad de cuidados comunitarios para pacientes graves. La inacción de la Consejería de Sanidad en el desarrollo de determinados programas o prestaciones se intenta suplir en ocasiones con actuaciones del Plan de Servicios Sociales sin que sean equivalentes. Es el caso de los Equipos de Apoyo Social y Comunitarios (EASC) que parecerían sustituir los programas asertivos comunitarios (seguimientos activos en la comunidad de los pacientes más graves) que deberían desarrollarse desde los centros de salud mental.
Todos los recursos de la Red de Atención Social son gestionados por entidades privadas a través de conciertos o concesiones administrativas. En los últimos años los recortes presupuestarios (una reducción cerca de un 5% anual desde 2012) han amenazado la viabilidad de la red y obligado a introducir una serie de cambios en la forma en que se financian (ofertas económicas a la baja y un nuevo acuerdo marco para la financiación de los centros en la modalidad de concierto en 2014) que dificultan aún más el desarrollo de la Red. (Ver informe AMSM 2014)
Conclusiones
- En estos 14 años analizados la disponibilidad de datos oficiales de los recursos y actividad de los Servicios de Salud Mental ha empeorado ostensiblemente. Desde el año 2008 no existen memorias de la Oficina Regional de Salud Mental y no sean hecho evaluaciones de los dos planes de salud mental que han existido. Por el contrario los datos de la Red Publica de Atención Social para Personas con Enfermedad Mental Grave y Duradera, dependiente de la Consejería de Políticas Sociales son accesibles y se publican anualmente. Esto es un indicador de la perdida de función de planificación y evaluación de la Oficina Regional de Salud Mental y del fracaso de la forma en que se hizo la adscripción de los recursos de salud mental a las gerencias hospitalarias.
- La inversión en Salud Mental ha sido prácticamente nula desde el año 2008. Desde que los CSM se adscribieron a las gerencias hospitalarias no es posible conocer el presupuesto destinado a Salud Mental.
- Los Centros de Salud Mental, donde se atiende el grueso de la demanda y que constituyen el eje de la asistencia, han sido los más damnificados de esta falta de inversión, con unas plantillas prácticamente similares a las de hace diez años, pese a un incremento constante de la demanda. Esto explica en parte su sobrecarga actual y el efecto dominó sobre los servicios hospitalarios.
- Especialmente llamativa es la falta de profesionales de los programas de continuidad cuidados (enfermería y trabajo Social) de los CSM y psicólogos clínicos. Esto explica la falta de un adecuado seguimiento y apoyo comunitario de los pacientes más graves y baja calidad de la atención psicológica de los CSM.
- En términos netos la última gran inversión en Salud Mental se hizo en 2008 con la apertura de las unidades de hospitalización de los nuevos hospitales. El número de casa psiquiátricas necesarias es inversamente proporcional a la cantidad y calidad de los servicios extrahospitalarios. Es cuestionable que fueran necesarias tanta unidades de hospitalización y el impacto que ha tenido en la financiación de los recursos ambulatorios. El peso de la atención hospitalaria ha crecido con un incremento de consultas externas monográficas que no son evaluadas.
- Hay una tendencia a concertar cada vez más camas de larga estancia. Este dato es preocupante y es un buen indicador de la falta de recursos de la red ambulatoria para proporcionar suficientes apoyos y cuidados comunitarios. No hay un estudio serio de cuales son las necesidades de camas de larga estancia, de unidades de rehabilitación o de recursos residenciales sociales. Simplemente se aplica la opción más económica.